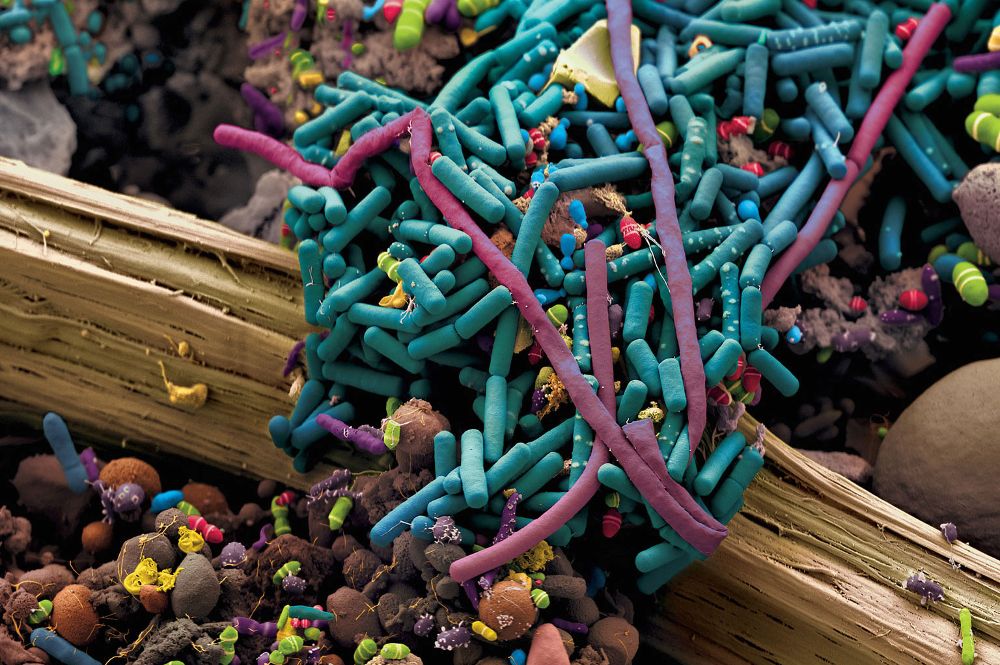
Esta micrografía electrónica, coloreada artificialmente, muestra parte de la gran variedad de bacterias que habita el intestino humano, junto con una fibra vegetal. (Imagen: Martin Oeggerli/National Geographic.)
AL MIRAR a nuestro alrededor, es fácil pensar que el mundo está dominado por los seres que vemos: humanos, mamíferos, aves, plantas, insectos. A menudo olvidamos que todas estas formas de vida superiores dependen estrechamente de otro tipo de organismos, aquellos demasiado pequeños para ser vistos. Bacterias, protozoos, arqueas, hongos y virus microscópicos componen la inmensa mayoría del material biológico de este planeta; todo, desde el inmenso océano hasta nuestro cuerpo, está repleto de ellos. Esta miríada de microbios juega un papel crucial en casi todo lo que ocurre en la Tierra, incluyendo tanto los elegantes ciclos ecológicos responsables de renovar el material orgánico que hace posible la vida, como los mecanismos que aseguran el equilibrio interno de nuestro propio cuerpo.
Esta relación beneficiosa entre los microbios y sus anfitriones se extiende probablemente tan lejos como la historia de los propios animales. Cuando, hace poco más de quinientos millones de años, el mundo presenció la explosión de la vida animal, los microbios ya llevaban tres mil millones de años poblando la Tierra; de hecho, algunos de ellos crearon la atmósfera rica en oxígeno que hizo posible el desarrollo de la vida pluricelular. Entre todos los avances que marcaron la evolución animal, uno de los más esenciales fue el sistema digestivo, que permitió a las nuevas formas de vida desplazarse en busca de alimento. Este conducto alimenticio no sólo permitió a los animales moverse y digerir al mismo tiempo, sino que les otorgó la capacidad de llevar con ellos aquellos microorganismos necesarios para la digestión, estableciendo así una alianza entre microbios y animales que sigue vigente en nuestros días. Por medio de esta simbiosis, el animal se encarga de adquirir alimento, mientras que los microbios, a cambio de su parte, colaboran en el proceso digestivo fermentando los materiales que su anfitrión es incapaz de asimilar por su cuenta. Con el tiempo, el cuerpo animal desarrolló una enorme dependencia de las funciones proporcionadas por estos microorganismos, lo cual explica el hecho de que la mayor parte de los microbios que contiene nuestro cuerpo se alojen en el intestino.
A mediados del siglo XVII, Antoni van Leeuwenhoek, padre de la microbiología, observó por primera vez un microorganismo, gracias a un microscopio fabricado por él mismo. Van Leeuwenhoek bautizó a los seres recién descubiertos como animálculos (del latín animalculum, ‘pequeño animal’). Debido a la relación de algunos gérmenes con enfermedades devastadoras, muy pronto se hizo común la idea de que todos los microbios son enemigos del ser humano. Incluso hoy en día, los medios de comunicación y las campañas sanitarias consolidan una imagen negativa de los microbios como seres exclusivamente perjudiciales, una amenaza a combatir por medio de antibióticos, antivirales y vacunas.
Sólo recientemente hemos comenzado a vislumbrar lo errado de esta suposición. A lo largo de las últimas décadas, la inconcebible variedad de microorganismos que ocupa cada rincón de nuestro entorno externo e interno ha sido explorada, aunque sólo en una pequeña parte. Esto nos ha llevado a descubrir que el cuerpo humano es el hogar de una inmensa comunidad microbiana, englobada bajo el término microbiota. La composición de esta comunidad —es decir, el conjunto de especies que la integran en diferentes proporciones— no sólo depende estrechamente de la zona corporal en cuestión, sino que también difiere considerablemente de una persona a otra, y puede incluso cambiar rápidamente en una misma persona.
Se han encontrado microorganismos hasta en regiones de nuestra anatomía que hace muy poco eran consideradas completamente estériles, como la placenta. Ésta parece ser una de las vías para la transferencia de los primeros microbios que colonizan el cuerpo del bebé desde antes del parto. Tras la adquisición de diferentes especies microbianas a través de la placenta y el cuello del útero al nacer, el primer abrazo de un bebé con su madre, además de uno de los más tiernos actos de amor, es la forma en que el bebé ‘abraza’ su nueva microbiota dérmica. Por su parte, la leche materna, que también se creía libre de gérmenes, contiene una mezcla de microbios que se asientan en el recién estrenado intestino, conformando la mayor, y probablemente más importante, comunidad del cuerpo: la microbiota intestinal.
Esta microbiota inicial, que coloniza casi cada nicho que ofrece el cuerpo del recién nacido, está destinada a cambiar de forma dramática a lo largo de los primeros años de desarrollo, hasta conformar la comunidad típica de un humano adulto, dominada por ciertos grupos de bacterias. No obstante, la microbiota intestinal es algo más que bacterias, e incluye hongos unicelulares, arqueas y, por supuesto, una plétora de virus. En este ‘microecosistema’, los virus actúan como depredadores de bacterias y otros microorganismos, estableciendo una dinámica entre predador y presa que en poco difiere de las que caracterizan a otros ecosistemas. Por medio de esta dinámica, los virus moldean y estabilizan la composición de la flora bacteriana durante los primeros años de vida, lo cual, a su vez, afecta a la propia composición de esta población vírica.
Dichas transformaciones de la microbiota infantil son cruciales en la formación de una microbiota adulta que jugará un papel fundamental en la salud de su portador. Numerosos estudios independientes en diferentes países están revelando la función, hasta hace poco inimaginable, de ciertas bacterias intestinales en el desarrollo de enfermedades relacionadas con el sistema inmunitario, como la enfermedad de Crohn, que se caracteriza por una inflamación intestinal crónica. Tales observaciones despiertan la sospecha de que, además de protegernos frente a microorganismos externos, el sistema inmunitario tiene la misión de ‘criar’ o ‘cultivar’ aquellas bacterias que ayudan a mantenernos sanos; más sorprendente aún, dichas bacterias parecen a su vez influir en ciertos aspectos del sistema inmunitario, forjando una relación de interdependencia entre huésped y anfitrión.
Las más notables de estas bacterias pertenecen a una serie de grupos conocidos como grupos clostridiales; como el nombre indica, son parientes lejanos de la bacteria infecciosa Clostridium difficile, la cual es una causa frecuente de muerte por colitis severa. No obstante, las bacterias clostridiales benignas tienen el efecto contrario, contribuyendo a la salud de la barrera intestinal que impide que los microorganismos alojados en el sistema digestivo invadan el resto del cuerpo, y modulando el potencial inflamatorio del sistema inmunitario, hecho que las convierte en un remedio potencial para desórdenes inflamatorios como la enfermedad de Crohn.
Este conocimiento nos encuentra en una época en que la incidencia de enfermedades inflamatorias, alérgicas y autoinmunes se ha más que duplicado, al mismo tiempo que las enfermedades infecciosas, las cuales son una causa principal de inflamación, se han vuelto considerablemente menos comunes. Muchos científicos creen que el aumento en la incidencia de enfermedades relacionadas con el sistema inmunitario podría ser debido no a la presencia de microorganismos dañinos, sino a la ausencia de ciertas especies benignas que originalmente formaban parte de nuestra flora intestinal. La razón de éste y otros cambios en la composición de la microbiota humana moderna es evidente: aunque resulte fácil ignorarlo, nuestro estilo de vida actual difiere radicalmente, y en casi todos los aspectos, con la forma de vida que nuestra especie ha llevado durante la mayor parte de su historia. En particular, una dieta alta en azúcares y grasas, alejada de la dieta basada en fibra de nuestros antepasados, y el sobreuso de antibióticos de amplio espectro, que ocasionan cambios dramáticos en las poblaciones bacterianas del sistema digestivo, han conducido a una transformación a gran escala de la composición de la microbiota intestinal humana. Esto parece ser la raíz de la hipersensibilidad del sistema inmunitario del hombre moderno, que da lugar a respuestas alérgicas e inflamatorias dirigidas contra el propio cuerpo. En consonancia con esta teoría, las bacterias de los grupos clostridiales se especializan precisamente en fermentar la fibra vegetal que el ser humano es incapaz de digerir, produciendo a la vez sustancias que parecen ser importantes para la salud del sistema digestivo. Tanto nuestro intestino como nuestro sistema inmunitario muestran señales de estar adaptados para mantener ‘contentas’ a estas bacterias antiinflamatorias, proporcionándoles azúcares que complementan su dieta basada en fibra. Investigadores japoneses han contribuido a reforzar esta idea demostrando que la eliminación de bacterias clostridiales en ratones desencadena una condición similar a las alergias alimenticias experimentadas por muchas personas, y que esta condición puede ser prevenida mediante la reintroducción de dichas bacterias en el intestino.
Por su parte, estudios de la microbiota intestinal de sociedades que aún conservan la misma forma de vida basada en la caza y la recolección que sus antepasados lejanos, como los Hadiza del Valle del Rift, en África, han revelado que los miembros de estas sociedades poseen una microbiota increíblemente diversa, con multitud de especies que no están presentes en las sociedades occidentalizadas. Como en cualquier ecosistema, una alta diversidad implica una gran flexibilidad y resistencia a las perturbaciones ‘microecológicas’ producidas por infecciones, parásitos y fluctuaciones en la cantidad de alimento disponible. Como es de esperar, la dieta de estas sociedades contiene mucha más fibra que la del hombre moderno. Es casi seguro que la flora intestinal de nuestros antepasados cazadores y recolectores era al menos tan diversa como la de dichas sociedades. Es posible, por tanto, que la restauración, al menos parcial, del equilibrio ecológico de la flora intestinal, restableciendo la población de bacterias antiinflamatorias capaces de prevenir la hiperactividad del sistema inmunitario, radique en algo tan simple como un mayor consumo de fibra.
Además de la dieta, tanto la desnutrición como el uso de antibióticos pueden tener efectos irreversibles en la salud, sobre todo cuando estas condiciones se dan en la infancia, como demuestran estudios en Estados Unidos, Bangladesh y otros países. El sobreuso de antibióticos en la infancia está asociado con un mayor riesgo de trastornos como la obesidad, la diabetes tipo 1, la enfermedad de Crohn, las alergias y el asma. Algunos estudios han relacionado también el consumo de aditivos artificiales llamados emulsionantes, que se encuentran en muchos alimentos procesados y son considerados ‘seguros’, con el desarrollo de enfermedades intestinales y la obesidad.
Frente a enfermedades severas, como la inflamación intestinal crónica o las infecciones por Clostridium difficile, un cambio de dieta no es suficiente. Para estos casos, ya existen terapias dirigidas a modificar parte o la totalidad de una comunidad intestinal. La más destacable de ellas es el trasplante fecal, que consiste en extraer una población microbiana a partir de las heces de un individuo sano, e introducirla en el intestino de uno enfermo, tras un lavado que elimina la microbiota existente. Así se consigue trasplantar efectivamente un conjunto de microorganismos ‘saludable’, reemplazando a uno no saludable. Este tipo de tratamiento resulta especialmente eficaz contra infecciones recurrentes que no responden a terapias basadas en antibióticos. El trasplante fecal es un ejemplo de la creciente percepción de la microbiota como un órgano más del cuerpo, con la diferencia de que este ‘órgano’ es más fácilmente tratable y manipulable que ningún otro.
Además de regular el comportamiento del sistema inmunitario, las bacterias intestinales tienen otras formas destacables de influir en el cuerpo animal. Diferentes experimentos en roedores han demostrado que la transferencia de determinadas especies bacterianas permite la transmisión entre animales de atributos físicos, incluyendo la delgadez y la obesidad —las cuales pueden ser transferidas de humanos a ratones—, e incluso mentales, como la ansiedad.
A la luz de estos resultados, parece que la expresión ‘Somos lo que comemos’ está adquiriendo una nueva dimensión: nuestra dieta no nos afecta sólo a nosotros, sino a todos los seres vivos que forman parte del ecosistema andante que es nuestro cuerpo. Un estilo de vida ajeno a las necesidades de nuestros compañeros microscópicos puede provocar la desaparición de muchos de ellos, disminuyendo la diversidad de este ecosistema y, con ello, su capacidad para protegernos frente a organismos invasores, digerir nuestros alimentos y calmar nuestro sistema inmunitario. Por encima de todo, los recientes descubrimientos fruto del esfuerzo por comprender la microbiota humana nos recuerdan lo mucho que aún nos queda por descubrir acerca de nosotros mismos.
Referencias:
Supplement: Innovations in the microbiome. Nature (2015).
Chassaing B. et al. Dietary emulsifiers impact the mouse gut microbiota promoting colitis and metabolic syndrome. Nature (2015).
Lemon K.P. et al. Microbiota-targeted therapies: an ecological perspective. Science Translational Medicine (2012).
Smith P.A. Brain, meet gut. Nature (2015).
Subramanian S. et al. Persistent gut microbiota immaturity in malnourished Bangladeshi children. Nature (2014).
Aagaard K. et al. The placenta harbors a unique microbiome. Science Translational Medicine (2014).
Lim E.S. et al. Early life dynamics of the human gut virome and bacterial microbiome in infants. Nature Medicine (2015).